慢性腎臓病
まんせいじんぞうびょう
腎臓って何しているの?
腎臓の主たるはたらきは、血液を浄化して細胞内外の体液を常に一定の状態に保つことにあります。体内の老廃物(尿毒素)を尿として体外に排泄、さらに余分な水分と塩分を一緒に排泄することにより、体重の約60%を占めるといわれる体液を質・量ともに調整する重要な働きを担っています。さらに、血圧や造血に関わるホルモンの産生、骨ミネラル代謝に関わるホルモンの活性化を担っており、内分泌臓器としての役割も果たしています。

腎障害の原因
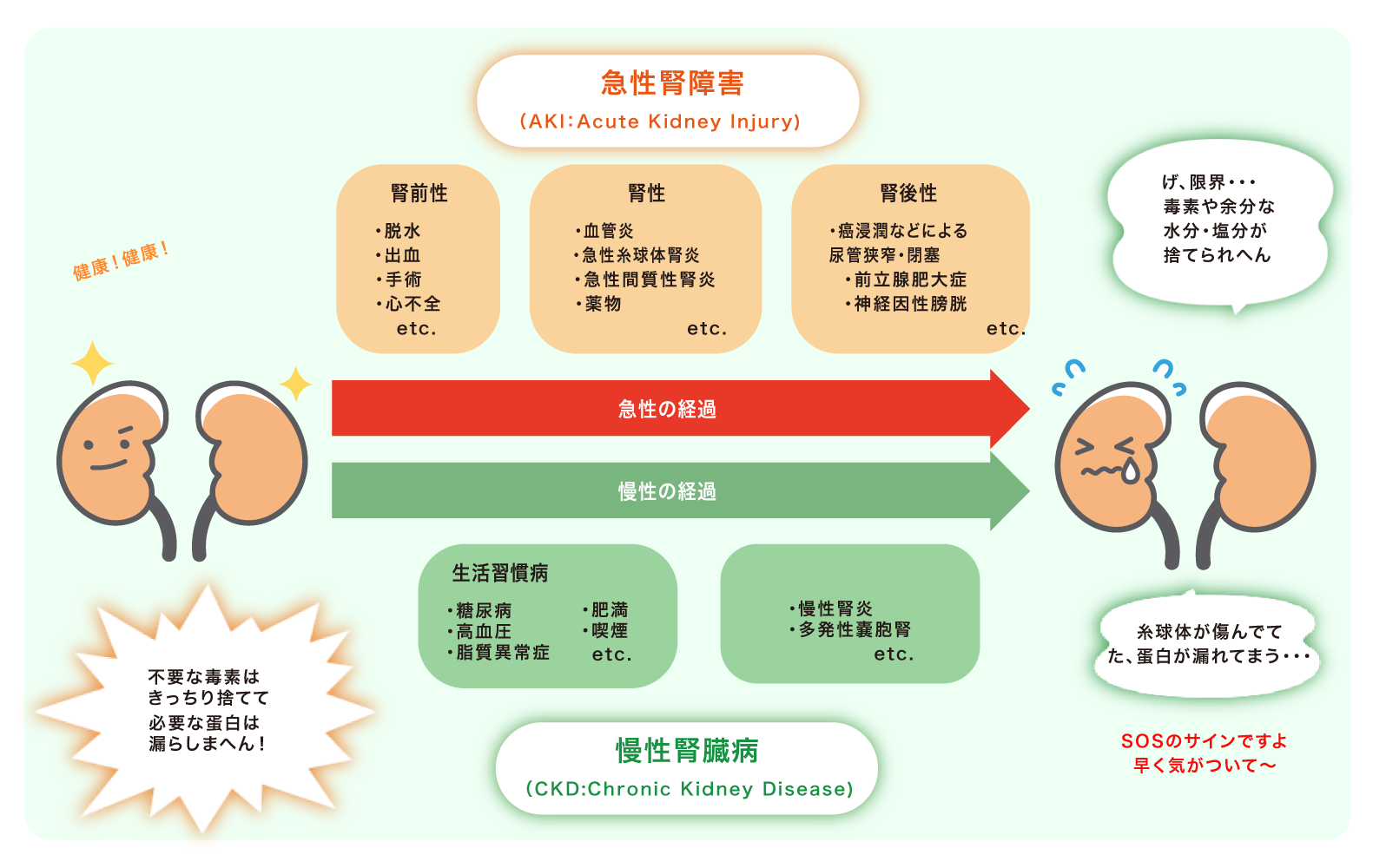
腎臓の障害は様々な要因で引き起こされますが、その経過により大きく急性と慢性に分けられます。
急性腎障害(AKI:Acute Kidney Injury)は、数日から数か月単位の経過で急激に進行する場合を指し、原因の部位により腎前性、腎性、腎後性に分けられます。腎前性は、脱水や出血など腎臓に流れ込む血液量が減少することにより腎臓が働きたくても働けない状態を指します。腎後性は腎臓よりも後の部分(尿管や膀胱、前立腺)などに問題があり、尿の流れがせき止められてしまった状態を指し、泌尿器や消化管の悪性腫瘍の浸潤により、両方の尿管が巻き込まれてしまい発症することが多いです。腎性は腎臓そのものに病気が発症した場合で、急性腎炎や薬剤により引き起こされます。
慢性腎臓病(CKD:Chronic Kidney Disease)は、年単位でゆっくりと進行する腎障害を指します。原因はさまざまですが、最近は生活習慣病、特に糖尿病性腎臓病が多く、透析導入の原因疾患の約45%を占めています。さらに高齢化社会となり、高血圧が要因となる腎硬化症も増加傾向にあります。両者とも発症後の治療が不十分であると、年単位の経過で徐々に腎障害が進行します。生活習慣病以外では、IgA腎症を代表とする慢性糸球体腎炎や、腎臓の遺伝性疾患の代表である常染色体顕性多発性嚢胞腎が、透析導入の原因疾患として重要です。また腎臓には心臓から拍出される血液の約20%が流れ込み、それを濾過し濃縮するという作業を行っているため、血中の様々な病因物質(免疫物質・炎症性物質)や薬物の影響を直接受けてしまいます。そのため、糖尿病や高血圧のみならず、感染症や血液疾患、膠原病などの自己免疫性疾患などによって、二次的に障害されることが多いのも腎疾患の特徴です。
腎不全の症状
腎臓の働きが低下する(腎不全)と、どんな症状がでるでしょか?大きく水分・塩分の貯留による症状と尿毒素の貯留による症状に分けられます。
前者では、体内に過剰な体液が蓄積することによりさまざまな症状を来します。まず血管内の血液の量が増加しますので、血圧が上昇します。さらに血管の外にも水分が漏れることにより浮腫をきたし、胸水や腹水が溜りやすくなります。胸水による肺の圧迫や、血管内の水分を心臓が処理しきれなくなると(これを心不全といいます)呼吸が苦しくなり、特に仰向けになると心臓へ戻る血液が増えますのでさらに症状が悪化してしまいます。
後者は尿毒症とよばれ、食欲不振や倦怠感、全身の掻痒感などが自覚されます。また細胞の働きを調節するカリウムが蓄積することにより、心臓の不整脈が誘発されることがあり、最悪の場合突然死することもあります。またカルシウムが減少しリンが蓄積することにより、副甲状腺という組織からホルモンが過剰に分泌され骨を破壊することによりバランスを保とうとします。その結果、骨粗しょう症がおきやすくなるばかりではなく、カルシウムとリンが過剰となり骨以外のところに石灰化が起こりやすくなり、特に血管に石灰化がおこると、全身の動脈硬化症へと進展していきます。30~40種類(以上)あると言われる尿毒素の中には直接動脈硬化を起こすものもあり、腎不全は動脈硬化性疾患の直接的な危険因子であることが分かっています。

腎不全の治療
これらの症状は、腎臓の働きがおおよそ30%程度まで低下しないと自覚されないことが多く、医療機関を受診された頃にはかなり腎不全が進行した状態のことが多いのが現状です。腎臓内科では、これらの症状に対して対症療法を行うとともに、できる限りその原因を究明しさらなる悪化を抑制することを目標に診療しております。しかし残念ながら、悪化してしまった場合には血液透析を代表とする腎代替療法を選択・導入していくこととなります。現段階では、一度失ってしまった腎機能を回復する有効な治療法は開発されておりません。腎臓は加齢とともにも徐々に機能が低下しますが、その低下速度を極力緩徐にし残された腎機能を維持することが肝要となります。腎臓は毛細血管の集合体のような臓器ですから、血管を傷つけるような因子(喫煙、高血圧、高血糖、肥満など)を控えることが、腎機能を維持する上で重要と考えられています。

腎臓病の早期発見のために
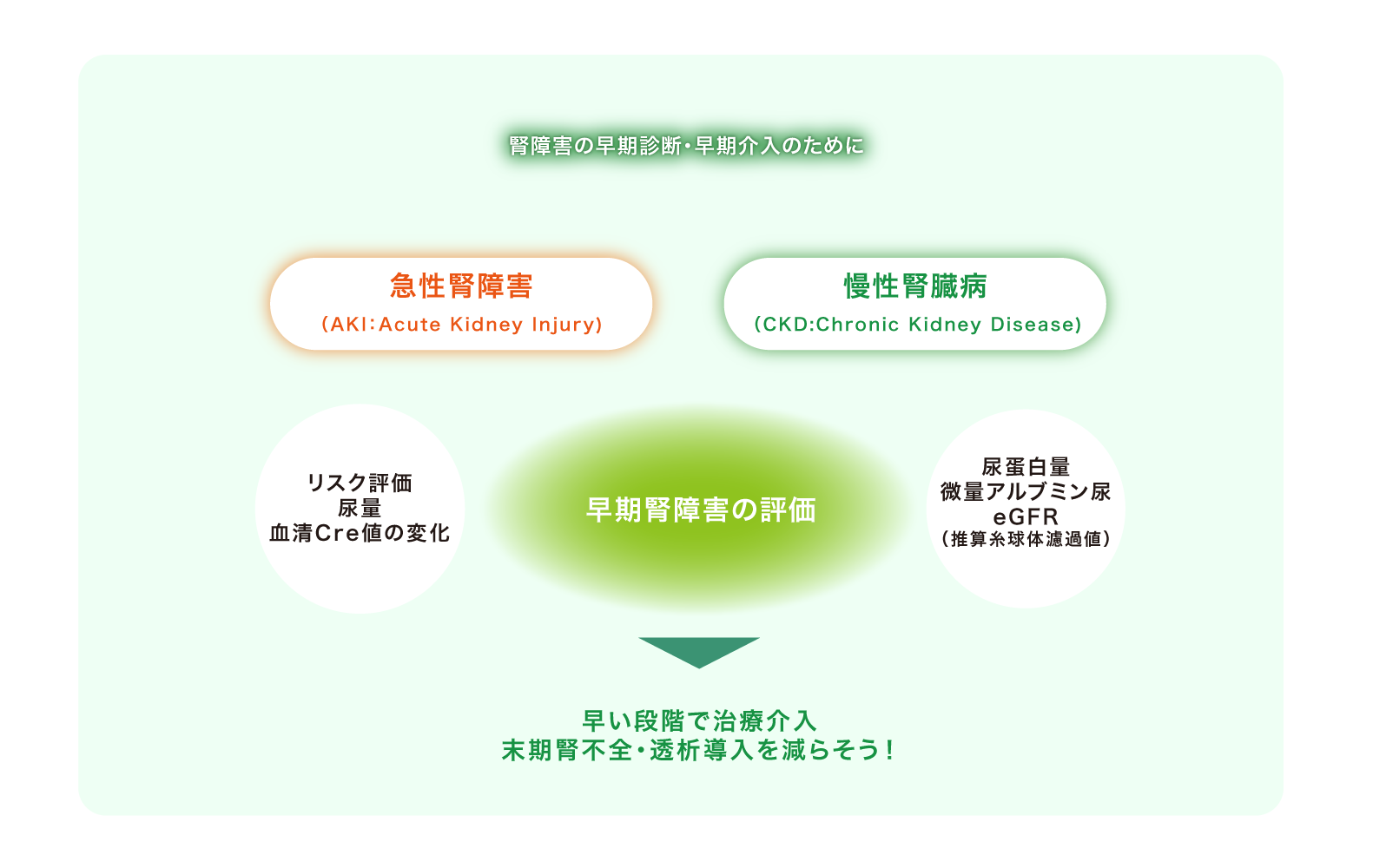
急性の腎障害にせよ慢性の腎障害にせよ、上述のように一度腎臓の働きを失うと、それを回復することは困難な場合が多く、最終的に腎代替療法が必要となります。さらには生命予後も悪化することが報告されています。現在、日本の透析患者数は34 万人(2023年末)を超えており、国民の約362人に1人が透析をしている計算になります。したがって個々の患者さんの生活の質を低下させるばかりではなく、透析医療にかかる莫大な医療費により国家財政にもおおきな影響を及ぼすこととなります。そこで、末期腎不全に至る前に早期の段階で腎障害を見つけ出し、悪化を予防することが重要となります。
上述のように早期の段階では自覚症状がないことがほとんどですが、腎臓がなんらかのサインを出している場合があります。それが尿蛋白や尿潜血などの尿異常です。腎臓の炎症性物質や高血糖に起因する代謝産物、動脈硬化などにより、腎臓の毛細血管や組織が傷むことにより、普段はごく少量しか尿中に漏れない血中のタンパク質や赤血球が、腎機能の低下に先立ち尿中にも漏れ出るようになります。また血液検査にて、体に蓄積する尿毒素の代表である血清クレアチニンを測定することで、現在の腎機能を評価することができます。したがって、健診や人間ドックなどを定期的にうけることが現在唯一の早期発見の手段と言えます。
腎障害の原因によらず、このような尿異常や血清クレアチニンを指標に、腎臓病を見つけ出し治療を開始することを目標に、慢性腎臓病(CKD:chronic kidney disease)という概念が提唱されました。これにより、患者さんのみならず我々医療従事者も早期の治療開始を意識するようになりました。
慢性腎臓病について
慢性腎臓病(CKD:chronic kidney disease)は、日本腎臓学会により以下のように定義されています。
- (1) 尿異常、画像診断、血液、病理で腎障害の存在が明らか、特に0.15g日以上の蛋白尿(30mg/日以上のアルブミン尿)の存在
- (2) eGFR(推算糸球体濾過量)が60(ml/分/1.73m2)未満
- (1)、(2)のいずれか、または両方が3か月以上持続する
現在、日本では成人の8人に1人(約1330万人)が慢性腎臓病と考えられています。慢性腎臓病は、透析導入のみならず、脳血管障害や虚血性心疾患などの心血管合併症の危険因子でもあることも報告されています。蛋白尿が多い程、あるいは糸球体濾過量が低い程、透析を要する「末期腎不全」や死亡や生活の質の低下に関連する「心血管イベント」の「リスク」が上昇することが知られています。したがってメタボリックシンドロームと同様に、早期の治療開始・生活習慣の改善により、これらの合併症への進展を予防することが重要と考えられています。
