不整脈とは?
不整脈というと脈が速くなる、脈が飛ぶ感じがする、等の動悸症状を思い浮かべる方が多いかもしれません。医学的には不整脈とは、心電図検査で正常なリズムではない異常な脈が出ていることを指します。大きく分けると脈が速くなる頻脈性不整脈と、脈が遅くなる徐脈性不整脈に分けられます。
心臓は筋肉でできており、全身に血液を送り出すポンプの機能を果たしています。1分間に60回から100回程度、心臓は拍動していますが、心臓を動かすために電気信号を出しているのが洞結節と言われる場所です。洞結節は右房(心臓の右上の部屋)にあり、そこから出た電気信号が、房室結節(心房と心室をつなぐ電線)を通り、心室(心臓の下の部屋)に伝わることで、心臓の筋肉が収縮します。この電気信号の流れが正常に行われなくなってしまった状態が、不整脈と言えます。
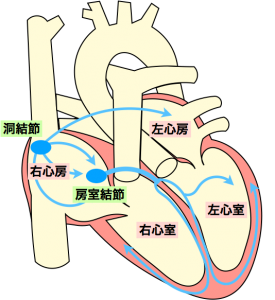
一口に不整脈と言っても、どの場所が悪くなっているかによって、症状や重症度、治療法が異なります。
どのような症状が出るか?
不整脈の種類によっても症状は様々であり、自覚症状がない場合もありますが、以下のような症状が代表的です。
動悸

脈が乱れている、胸がどきどきする、動くと倦怠感が強い等の症状を、動悸と表現することが多いかと思います。このような症状は不整脈とは限らず、心不全や貧血、精神的な緊張等でも起きることがあります。実際には動悸のした時に自分の手首で脈をとって、脈の間隔がバラバラに乱れている、運動後でもないのに脈が1分間に120回以上ある、逆に脈が1分間に40回以下しかない、といった場合は不整脈である可能性が高いです。
胸痛、息切れ
狭心症や心不全でもみられる症状ですが、不整脈によってこのような症状を自覚する場合もあります。
めまい、失神

めまいや失神(急に意識を失う)がある場合、脳の病気があると考えて脳外科や脳神経内科を受診される方が少なくありませんが、実は心臓の病気によることがあります。急に目のまえが暗くなって倒れそうになったり倒れたりしまうような症状を繰り返す場合には、頻脈や徐脈の不整脈があるかもしれませんので、循環器内科を受診して検査をすることが重要です。
不整脈の主な疾患
心房細動
数ある不整脈のなかでも、患者さんの数が最も多い疾患です。若年で発症することもありますが、高齢になるほど発症しやすく、80歳以上の高齢者では実に2割程度の方が心房細動という不整脈をもっているとも言われています。特徴としては、脈の間隔が規則的ではなく不規則(ばらばら)になります。症状として動悸がするという方もいれば、全く症状のないという方もいます。一般的に命に関わる不整脈ではありませんが、心不全や脳梗塞のリスクが高くなるため、循環器内科の受診が必要です。治療方法としては、脳梗塞予防の目的で抗凝固薬の内服、抗不整脈薬による薬物治療、カテーテルアブレーション治療などがあります。
発作性上室頻拍
若い方からご高齢な方まで起こることがある疾患です。特徴としては、突然脈が速くなり(脈拍が1分間に120-200回程度)、また突然通常の脈に戻ります。1分程度の短い発作のこともありますが長く続くと1日以上続くこともあります。症状としては、動悸や息切れ、稀に失神する場合もあります。一般的に命に関わる不整脈ではありませんが、カテーテルアブレーション治療が非常に効果的であり完治が望めます。
洞不全症候群、房室ブロック
ご高齢の方に多く、脈が遅くなる疾患です。洞結節から電気信号が安定しなくなるのが洞不全症候群、心房心室をつなぐ電線が切れてしまうのが房室ブロックです。特徴としては、以前よりも脈が遅くなる(脈拍が1分間に40-50回以下)、運動時に倦怠感が強くなる、めまいがする、失神する等の症状が現れます。重症になると命に関わる病気で、薬物での治療は難しいためペースメーカー治療が必要になります。
心室頻拍、心室細動
洞結節からではなく心室から電気信号が発せられて、異常な頻脈を起こしてしまう疾患です。健常な心臓を持つ方でも起こることはありますが、大半は心筋症や心筋梗塞等の何らかの心疾患を持つ方に現れます。QT延長症候群やBrugada症候群等といった遺伝性不整脈疾患による場合もあります。症状は強い動悸、息切れ、失神などで、速やかに処置をしなければ命に関わる病気です。治療としてはAEDや除細動器による電気ショック治療、抗不整脈薬、ICD留置等があります。
診断方法
不整脈の診断は発作中であれば、心電図をとるだけでも可能です。ただし患者さんの多くはすでに発作がおさまっている段階で受診されるため、その場合は症状の問診を元に検査を進めます。外来で検査する方法としては主に、以下のようなものがあります。
12誘導心電図
生理検査室ですぐ行うことのできる検査です。不整脈の発作中であれば、それだけでも診断がつきます。また、遺伝性不整脈疾患では通常時の心電図波形が診断の手がかりになることがあります。
ホルター24時間心電図
生理検査室で心電図シール・小型の機械を装着していただき、その日は帰宅、1日間心電図を記録する検査です。機械をつけている最中、発作が起こることがあればその時間を紙に記載していただきます。翌日に病院で機械を外していただき、心電図記録の解析を行います。発作の頻度が比較的多い方ですと、これで不整脈がつかまり、診断がつくことがあります。(写真)
イベントレコーダー
発作の頻度が少ない場合、ホルター心電図では不整脈がつかまらないこともあるため、装着・記録期間が2週間と長い機械です。入浴の際にはご自身で心電計を着脱していただきます。(写真)
植込み型心電モニター
失神や動悸等の重篤な症状を繰り返しているにも関わらず、上記の方法などで診断がつかない場合、1年以上の長い期間で心電図記録ができる機械を皮下に埋め込むことがあります。5cm×1cm大の小さな心電計を皮下に埋め込む小手術を行い、外来時に皮膚の上から機械をかざすことで、不整脈イベントを解析することができます。診断がついた時や、電池がなくなった時点で、機械は抜去することができます。(写真)
電気生理学検査
発作性上室頻拍や心室頻拍が強く疑われる場合に行うカテーテル検査です。入院が必要で、足の付け根の静脈から数本の管を入れ、心臓までカテーテルを持ち込みます。カテーテルの先端には電極がついていて、そこから刺激を加えたり、発作中の心臓内の電気の流れを評価することで、診断をつけます。
治療
疾患により治療は様々です。不整脈の原因となる疾患(心筋梗塞や心不全等)があれば、まずはそれに対して治療を行います。その他、不整脈の治療としては以下のようなものがあり、治療を組み合わせて行うこともあります。
薬による治療
症状の原因となる不整脈の診断がつけば、それに応じた薬の治療が考えられます。薬の有効性が低い不整脈もあるため、全ての不整脈が薬で治療できるということではありません。
カテーテルアブレーション治療
薬による治療が有効ではない、予防が十分ではない不整脈(主に心房細動、発作性上室頻拍、一部の心室頻拍が対象)に対し、カテーテル治療を行うことがあります。足の付け根の血管から心臓までカテーテルを持ち込み、不整脈の原因部位を高周波通電で焼灼します。この治療で根治できた場合は、薬物治療がいらなくなる、あるいは内服する薬物が減ることが期待されます。(写真)
ペースメーカー留置
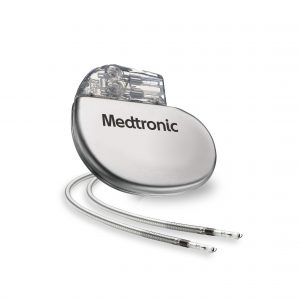
主に徐脈性不整脈に対して、ペースメーカーの埋め込みを行います。鎖骨の下の血管を通して心臓の中までリード線を挿入し、電池は鎖骨下の皮下に埋め込みます。手術を行いますが、主にカテーテルを使って行うので皮膚の切開は5-7cm程度で済みます。脈が遅い際にはペースメーカーから心臓に電気信号が送られ、脈を一定以上に保ちます。ペースメーカーを入れた後は約半年毎にペースメーカー外来で定期点検、8-10年毎に電池交換手術が必要です。
埋め込み型除細動器(ICD)
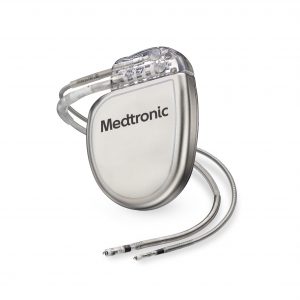
主に心室頻拍、心室細動を起こした重症不整脈の方に対する治療として行います。ペースメーカーより一回り大きな電池、リード線を持つ機械であり、当院では、外科医師・麻酔科医師の協力のもと、全身麻酔下に手術を行なっています。通常のペースメーカー機能に加え、心室性不整脈が起こった際に治療目的の電気刺激あるいは電気ショックにより、不整脈を停止させる機能があります。約3ヶ月毎に外来で定期点検を行い、ICDの作動状況や不整脈の発生状況を確認します。
当院での診療実績
カテーテルアブレーション手術
| 2014年 | 2015年 | 2016年 |
| カテーテルアブレーション手術 | 95 | 118 | 116 |
| 上記のうち心房細動症例 | 52 | 62 | 72 |
ペースメーカー手術(新規)
| 2014年 | 2015年 | 2016年 |
| ペースメーカー移植術 | 33 | 20 | 40 |
| 植込み型除細動器(ICD)移植術 | 10 | 12 | 12 |
| 植込み型除細動器つき両心室ペースメーカー(CRTD)移植術 | 2 | 11 | 6 |


